近年来,免疫疗法使癌症治疗取得了实质性进展。然而,不可预测的反应率和与免疫相关的不良事件阻碍了免疫检查点疗法在癌症治疗中的广泛使用。为了应对这些挑战,赞助商越来越多地将组合疗法作为改善反应和克服抗性的策略。
在上一篇文章中,我们讨论了免疫疗法的目标、理想目标的特征以及目前使用的主要方法。在这篇博客中,我们研究了联合治疗的理由、抗药性的机制以及我们今后的发展方向。
联合治疗的理由
癌症和免疫系统之间的相互作用是复杂的,涉及一系列逐步发生的事件,被称为癌症-免疫循环。[1]参与该循环的众多刺激性和抑制性因素提供了广泛的潜在治疗目标,其中一些例子在图1.1中得到强调
图1.介入癌症-免疫循环1
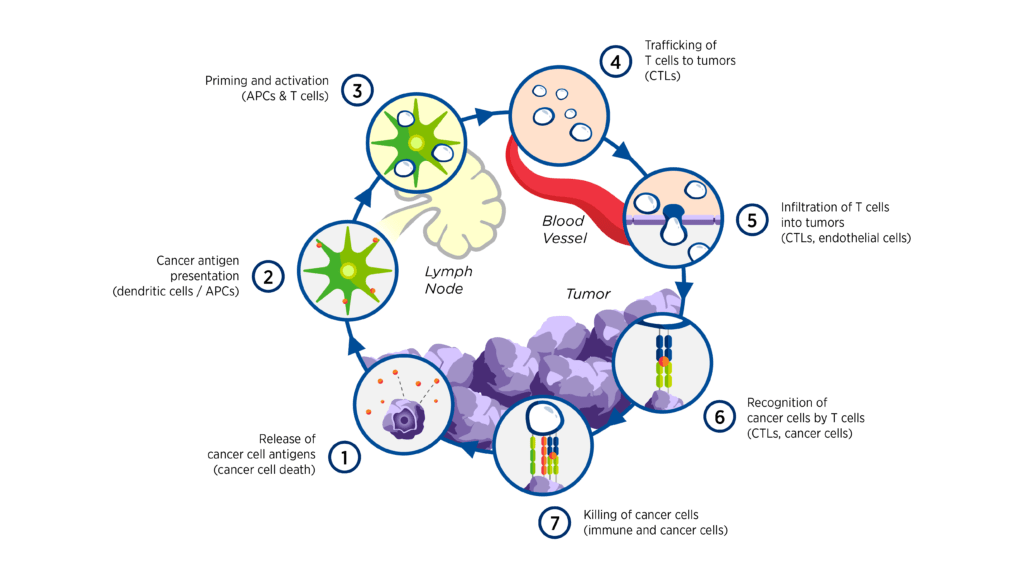
对癌症的免疫反应的复杂性也为联合治疗提供了强有力的理由。联合治疗的例子可能包括
- 免疫疗法/免疫治疗。两种针对不同免疫检查点的免疫疗法
- 免疫疗法/化疗。 用化疗直接杀死肿瘤细胞可能有助于激活免疫系统,有可能导致免疫疗法的附加效应。
- 免疫治疗/靶向治疗。 例如,抗血管内皮生长因子治疗可能会刺激免疫系统并抑制肿瘤的血管化,从而与免疫治疗产生可能的协同效应。
探讨生物标志物如何相互作用可能有助于设计组合策略。各种临床试验都在研究在化疗之前或之后用免疫疗法进行序贯治疗,以确定这种策略是否能将 "冷 "的非免疫性肿瘤变成 "热 "的肿瘤,然后对免疫疗法治疗作出反应。[2],[3]所有这些联合疗法的目的是调节免疫抑制性微环境并启动肿瘤细胞死亡,招募效应T细胞到肿瘤中,从而提高免疫疗法的疗效。
抵抗的机制
对免疫疗法的耐药性可能是原发性的(无反应)或继发性/获得性的(成功治疗后复发)。优化癌症免疫疗法的反应和最大限度地减少抗药性的方法包括开发生物标志物以帮助选择病人,改变肿瘤微环境,并教育医疗工作者使用iRECIST标准检查延迟反应。
对免疫疗法的另一种抵抗机制是适应性抵抗,即肿瘤逃避T细胞识别的逃逸现象。这种现象的发生可能是由于肿瘤分泌免疫抑制细胞因子或免疫系统衰竭,在这种情况下,肿瘤的生长超过了免疫系统跟上的能力,或者当免疫检查点被上调。
重要的是要记住,免疫反应在每个病人身上都是动态的、不断演变的,或是由于病人自身的环境和遗传因素,或是由于治疗干预的结果。癌症和免疫系统之间这种复杂的动态关系催生了免疫肿瘤学时代,也催生了一个带来独特挑战和机遇的癌症治疗新时代。在患者的整个病程中持续进行的抗肿瘤免疫反应可能受到许多因素的影响,与免疫治疗失败有关的抗性机制的建立可能早于免疫治疗的挑战。
免疫疗法的未来
去年是癌症免疫疗法令人难以置信的十年,尽管存在障碍,但这些疗法的前景是光明的。免疫疗法有希望将癌症转变为一种更易于控制的疾病,并为患者带来更好的预后。新的研究越来越重视开发更好的实验室模型来研究免疫反应和肿瘤微环境。此外,液体活检和新型无创成像策略等技术进步也有可能提高我们发现和验证新生物标志物的能力,使医生更容易将其纳入标准的临床实践。
在过去的五年里,Premier Research已经完成了170多项血液学和肿瘤学临床试验的各个阶段,其中40%以上涉及免疫疗法。要了解更多关于我们的肿瘤学专业知识,请点击这里。
[1]Chen DS, Mellman I. Oncology meets immunology: the cancer-immunity cycle.Immunity 2013; 39(1):1-10.
[2]针对先前未接受治疗的非小细胞肺癌(NSCLC)或小细胞肺癌患者的2期研究。ClinicalTrials.gov,美国国家医学图书馆,美国国立卫生研究院(NIH);2018。ClinicalTrials.gov Identifier NCT00527735。
[3]三阴性乳腺癌(TNBC)患者诱导治疗后的Nivolumab(TONIC)。ClinicalTrials.gov,美国国家医学图书馆,美国国立卫生研究院(NIH);2021年。ClinicalTrials.gov Identifier NCT02499367。
[4]Wolchok JD, et al. The future of cancer immunotherapy: microenvironment-targeting combination.Cell Res 2020; 30(2):507-519.
